Τι είναι η παροξυσμική νυχτερινή αιμοσφαιρινουρία (ΠΝΑ);
Η παροξυσμική νυχτερινή αιμοσφαιρινουρία(ΠΝΑ) είναι μια επίκτητη ασθένεια που προκαλεί τη μερική ή ολική καταστροφή των ερυθρών αιμοσφαιρίων του σώματος μέσω μιας διαδικασίας που ονομάζεται αιμόλυση. Η σωστή διάγνωση και παρακολούθηση από εξειδικευμένο νεφρολόγο είναι καθοριστική για την αντιμετώπιση της νόσου και την πρόληψη των επιπλοκών.
Ακολουθούν όλα όσα πρέπει να γνωρίζετε για τα συμπτώματα, τη διάγνωση και τη θεραπεία της ΠΝΑ.

Πόσο συχνή είναι και ποια είναι η προγνωσή της παροξυσμικής νυχτερινής αιμοσφαιρινουρίας;
Η ΠΝΑ προσβάλλει 1-1,5 άτομα ανά εκατομμύριο του πληθυσμού και είναι κυρίως ασθένεια που εκδηλώνεται σε νέους ενήλικες. Η μέση ηλικία διάγνωσης είναι 35-40 ετών, με περιστασιακά περιστατικά που διαγιγνώσκονται στην παιδική ηλικία ή στην εφηβεία. Η ΠΝΑ σχετίζεται στενά με άλλες αιματολογικές παθήσεις όπως η απλαστική αναιμία.
Στην πραγματικότητα, έως και το 30% των νεοδιαγνωσθέντων περιπτώσεων ΠΝΑ εξελίσσονται από απλαστική αναιμία.
Ομοίως, ο κίνδυνος εμφάνισης ΠΝΑ μετά από θεραπεία για απλαστική αναιμία με ανοσοκατασταλτική θεραπεία (αντι-θυμοκυτταρική σφαιρίνη και κυκλοσπορίνη) είναι περίπου 20-30%. Πριν τη χρήση της νεότερης θεραπείας με Eculizumab, η μέση επιβίωση ήταν 10 έτη.
Ωστόσο, κάποιοι ασθενείς επιβιώνουν για δεκαετίες με ελάχιστα συμπτώματα.
Πώς προκαλείται η παροξυσμική νυχτερινή αιμοσφαιρινουρία;
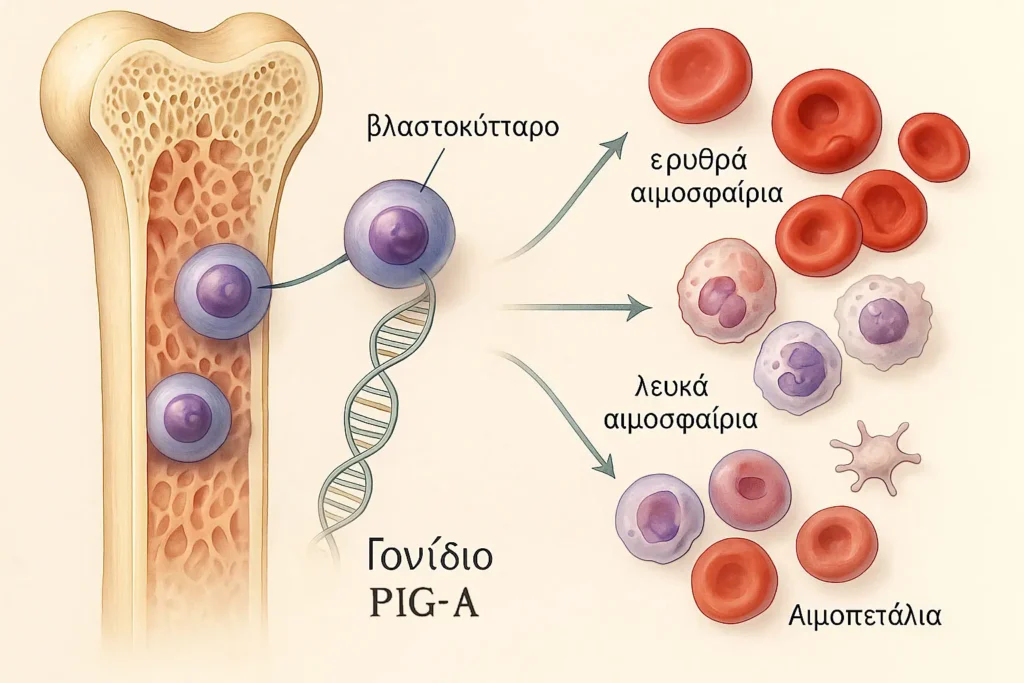
Η ΠΝΑ συμβαίνει όταν μεταλλάξεις ενός γονιδίου που ονομάζεται PIG-A συμβαίνουν σε ένα βλαστοκύτταρο του μυελού των οστών. Τα βλαστικά κύτταρα δημιουργούν όλα τα ώριμα στοιχεία του αίματος, συμπεριλαμβανομένων των ερυθρών αιμοσφαιρίων, τα οποία μεταφέρουν οξυγόνο στους ιστούς, λευκά αιμοσφαίρια, τα οποία καταπολεμούν λοιμώξεις, και αιμοπετάλια, τα οποία εμπλέκονται στο σχηματισμό των θρόμβων αίματος.
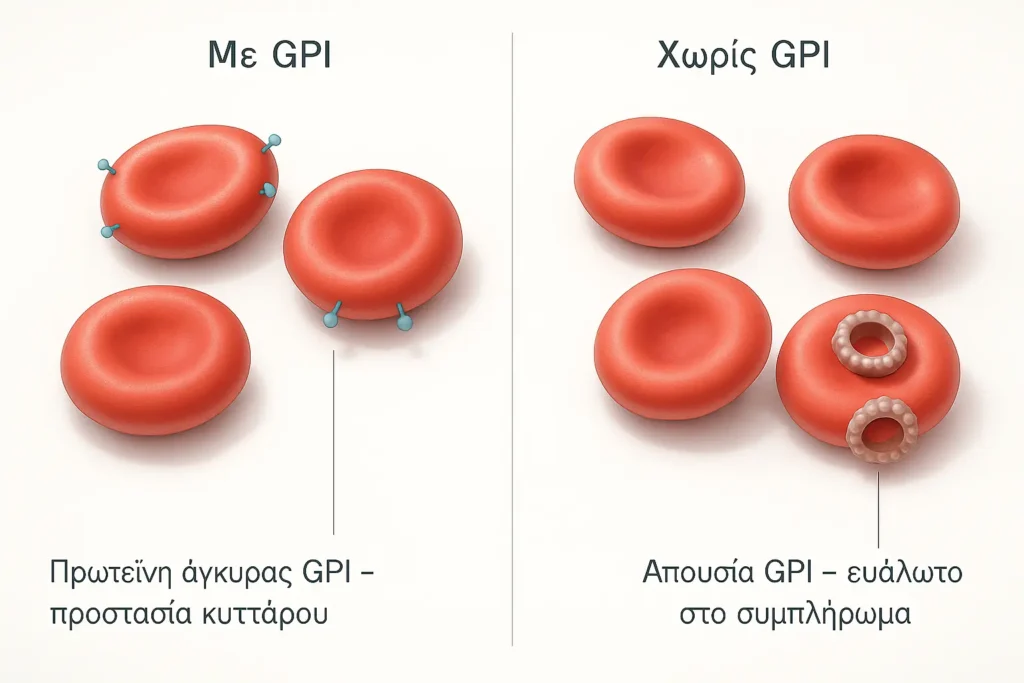
Ανεπάρκεια πρωτεϊνών
Στην ΠΝΑ, το προσβεβλημένο βλαστοκύτταρο, θα δημιουργήσει και άλλα κύτταρα με τη μετάλλαξη PIG-A. Τα κύτταρα που περιέχουν μεταλλάξεις PIG-A είναι ανεπαρκή σε μια κατηγορία πρωτεϊνών που ονομάζονται πρωτεΐνες άγκυρας με GPI.
Ορισμένες πρωτεΐνες άγκυρας GPI προστατεύουν τα ερυθρά αιμοσφαίρια από την καταστροφή, κάποιες εμπλέκονται στην πήξη του αίματος και άλλες εμπλέκονται στην καταπολέμηση των λοιμώξεων.
Τα ερυθρά αιμοσφαίρια χωρίς αυτήν την πρωτεΐνη είναι επιρρεπή σε καταστροφή από ένα μέρος του αμυντικού συστήματος του οργανισμού που αποκαλείται συμπλήρωμα.
Η πλειονότητα των εκδηλώσεων που σχετίζονται με την ΠΝΑ, όπως η καταστροφή των ερυθρών αιμοσφαιρίων (αιμολυτική αναιμία), οι θρόμβοι αίματος (θρόμβωση) και οι λοιμώξεις, οφείλονται σε ανεπάρκεια αυτών των πρωτεϊνών.
Πώς εκδηλώνεται η νόσος;
Η παροξυσμική νυχτερινή αιμοσφαιρινουρία είναι μια πολυσύνθετη ασθένεια με μη συγκεκριμένα και απρόβλεπτα σημεία και συμπτώματα που συχνά είναι παρόμοια με αυτά άλλων παθήσεων. Επιπλέον, αυτή μπορεί να εκδηλώνεται με μοναδικό τρόπο σε κάθε άτομο. Παρόλο που δεν μπορεί κάποιος να το αισθανθεί, η αιμόλυση είναι συνεχής, σιωπηλή και μπορεί να θέσει τη ζωή του σε κίνδυνο. Όπως και άλλες χρόνιες παθήσεις, λ.χ. ο διαβήτης ή η υπέρταση, η ΠΝΑ μπορεί να οδηγήσει σε σοβαρά προβλήματα υγείας εάν δεν τύχει της κατάλληλης θεραπευτικής αντιμετώπισης.
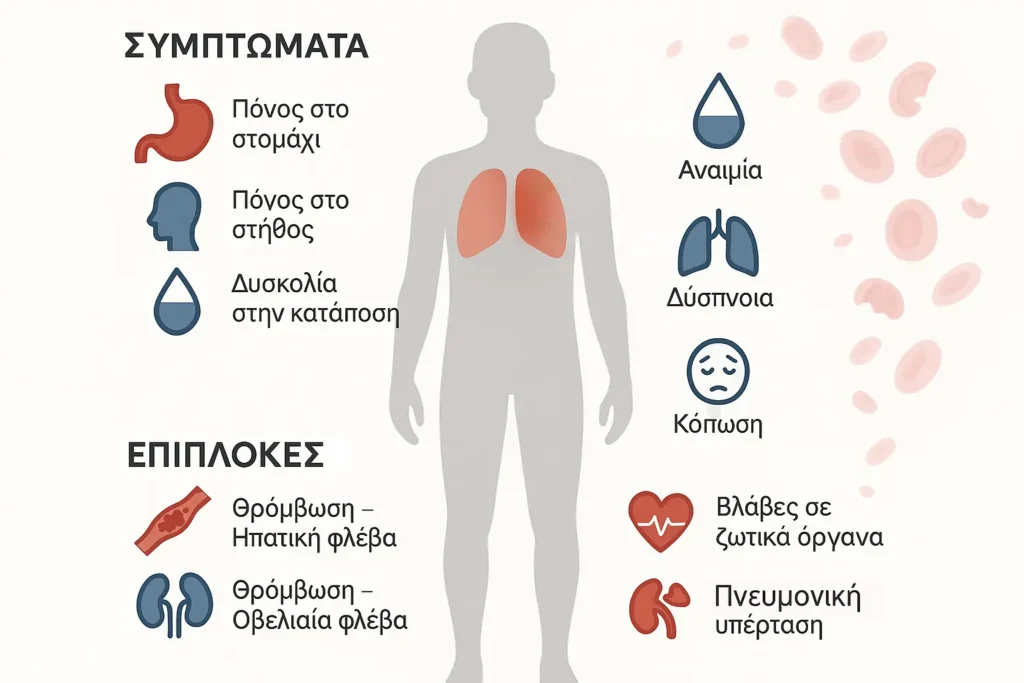
Συμπτώματα και επιπλοκές
Κάποια συνηθισμένα συμπτώματα που συνδέονται με αυτή είναι ο πόνος στο στομάχι ή το στήθος, η δυσκολία στην κατάποση, η αναιμία, η δυσκολία στην αναπνοή και το αίσθημα κόπωσης. Στις σοβαρότερες επιπλοκές συγκαταλέγεται o σχηματισμός θρόμβων στο αίμα, η νεφρική ανεπάρκεια, η πνευμονική υπέρταση και οι βλάβες σε άλλα ζωτικά όργανα. Συχνότερα οι θρόμβοι αίματος εμφανίζονται στην ηπατική φλέβα ή στην οβελιαία φλέβα του εγκεφάλου. Ωστόσο, μπορεί να εμφανιστούν σε οποιαδήποτε άλλη φλέβα.
Οι πάσχοντες από ΠΝΑ μπορεί να εκδηλώνουν διαφορετικά συμπτώματα, τα οποία ενδέχεται να επιδεινωθούν απρόβλεπτα, π.χ. σε περιόδους που το άτομο έχει έντονο στρες ή και να βελτιώνονται κατά καιρούς. Ωστόσο, η χρόνια αιμόλυση είναι κοινή σε όλους τους πάσχοντες από τη νόσο.
Όταν οι πάσχοντες από ΠΝΑ πάσχουν και από άλλο αιματολογικό νόσημα, όπως είναι η απλαστική αναιμία ή το μυελοδυσπλαστικό σύνδρομο, τα οποία συχνά προκαλούν μείωση της παραγωγής κυττάρων του αίματος, η διάγνωση και η θεραπεία της νόσου περιπλέκονται ακόμη περισσότερο.
Η νεφρική ανεπάρκεια που προκαλείται από την ΠΝΑ είναι μια από τις σοβαρότερες επιπλοκές, γι’ αυτό και η έγκαιρη παρακολούθηση της νεφρικής λειτουργίας από νεφρολόγο μπορεί να βελτιώσει τη συνολική πρόγνωση και να καθυστερήσει επιπλέον επιδείνωση.
Δείται επίσης: Εκτίμηση της νεφρικής λειτουργίας
Πώς γίνεται η διάγνωση της παροξυσμικής νυχτερινής αιμοσφαιρινουρίας;
Εάν υπάρχει η υπόνοια για ΠΝΑ, θα χρειαστεί μία σειρά εξετάσεων αίματος για την επιβεβαίωση της διάγνωσης. Τα τελευταία χρόνια, η κυτταρομετρία ροής από το περιφερικό αίμα έχει γίνει το χρυσό πρότυπο για τη διάγνωση. Αυτή η εργαστηριακή τεχνική επιτρέπει στους κλινικούς γιατρούς να μετράνε τα κύτταρα του αίματος σε ένα δείγμα.
Ειδικές εργαστηριακές εξετάσεις για να διαπιστωθεί η παρουσία της νόσου, εάν υπάρχει υποψία, είναι οι ακόλουθες:
- Γενική αίματος, αριθμός δικτυοερυθροκυττάρων, περιφερικό πλακάκι αίματος
- Μυελόγραμμα, οστεομυελική βιοψία , καρυότυπος για έλεγχο απλαστικής αναιμίας
- Η κυτταρομετρία ροής για τον αποκλεισμό κλώνων ΠΝΑ (50% των ασθενών με απλαστική αναιμία έχουν μικρούς κλώνους ΠΝΑ)
- Βιταμίνη Β12 και φυλλικό οξύ
- Ηπατικά ένζυμα
- Μελέτες για ιούς: ηπατίτιδα Α, Β και Γ, ιός Epstein-Barr, κυτταρομεγαλοϊός (CMV)
- Αντιπυρηνικά αντίσωμα (ΑΝΑ) και αντι-dsDNA
Τέλος, αν η διάγνωση έχει γίνει, η μέτρηση της γαλακτικής αφυδρογονάσης LDH σε τακτική βάση είναι ένας από τους καλύτερους τρόπους για την παρακολούθηση του βαθμού καταστροφής των ερυθρών αιμοσφαιρίων.
Ποιες είναι οι θεραπευτικές επιλογές για τη νόσο;
Υποστηρικτικές θεραπείες
Ορισμένες από τις υποστηρικτικές θεραπείες που χρησιμοποιούνται επί του παρόντος για βοήθεια στην ανακούφιση των συμπτωμάτων της νόσου περιλαμβάνουν μεταγγίσεις αίματος και αντιπηκτικά φάρμακα.
Οι μεταγγίσεις συνιστώνται σε περιόδους σοβαρής μείωσης της αιμοσφαιρίνης, όταν ο οργανισμός δεν μπορεί να δημιουργήσει αρκετά νέα ερυθροκύτταρα, ώστε να αντικαταστήσει αυτά που χάθηκαν από την αιμόλυση και μπορούν να εφαρμοστούν σε περιοδική βάση, όταν η αιμοσφαιρίνη μειωθεί σταθερά και εκδηλώνεται αναιμία.
Τα αντιπηκτικά φάρμακα χορηγούνται για τη μείωση του κινδύνου θρόμβωσης ή ενδέχεται να χρειαστεί διάλυση ενός θρόμβου σε περίπτωση που έχει σχηματιστεί.
Φάρμακα που αυξάνουν τον κίνδυνο θρόμβωσης, όπως τα από του στόματος αντισυλληπτικά δισκία, πρέπει να αποφεύγονται. Περιστασιακά οι ασθενείς πιθανόν να ανταποκρίνονται στην χορήγηση αντι-θυμοκυτταρικής σφαιρίνης (ATG), αν υπάρχει και απλαστική αναιμία , αλλά συχνά οι μεταγγίσεις ερυθρών αιμοσφαιρίων ή/ και αιμοπεταλίων θα είναι απαραίτητες.
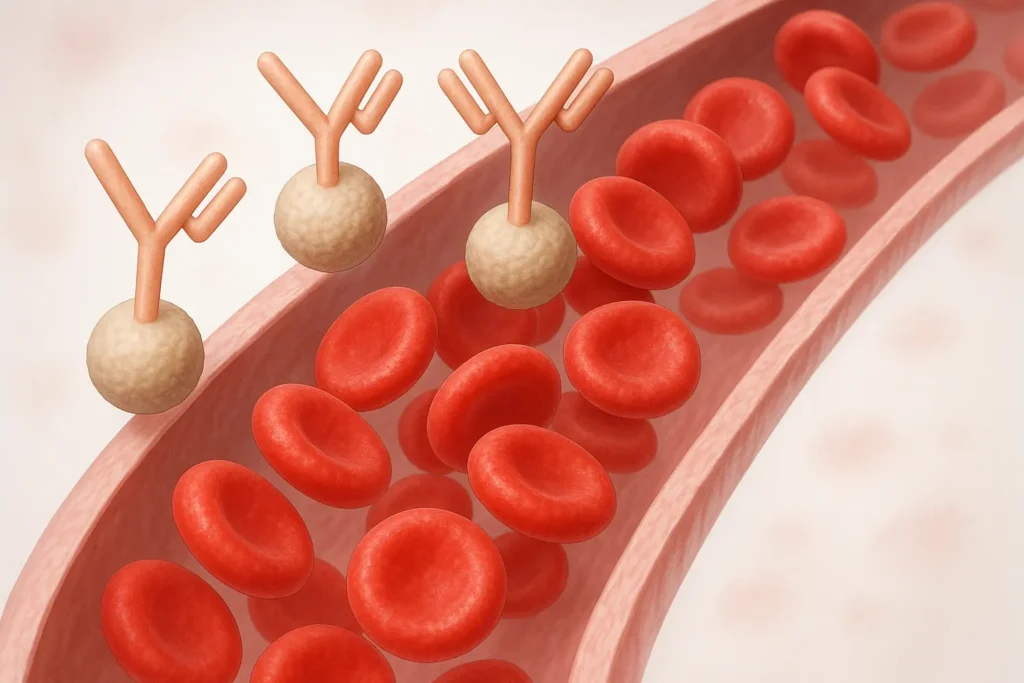
Αναστολή του συμπληρώματος
Όταν παραμένει χωρίς ρύθμιση το συμπλήρωμα ενδέχεται να οδηγήσει σε διάφορες σοβαρές επιπλοκές με εκδηλώσεις από πολλαπλά όργανα. Οι αναστολείς του συμπληρώματος είναι χημικές ενώσεις που συνδέονται με τα ένζυμα στο σύστημα του συμπληρώματος και ο ρόλος τους είναι η καταστολή ή η μείωση της δραστηριότητας του συμπληρώματος. Σήμερα, ο βασικός παράγοντας της θεραπείας της νόσου είναι το φάρμακο eculizumab (με την εμπορική ονομασία Soliris). Το τελευταίο είναι ένα μονοκλωνικό αντίσωμα που συνδέεται με τις πρωτεΐνες που κυκλοφορούν στο αίμα και μπορούν να καταστρέψουν τα ερυθρά αιμοσφαίρια. Το φάρμακο μειώνει τον κίνδυνο θρόμβωσης και μπορεί να βελτιώσει την ποιότητα ζωής σε ασθενείς με ΠΝΑ.
Μεταμόσχευση μυελού των οστών
Η μεταμόσχευση μυελού των οστών είναι η μόνη γνωστή μέθοδος που μπορεί να θεραπεύσει οριστικά τη νόσο σήμερα. Περιλαμβάνει την αντικατάσταση των «ελαττωματικών» αιμοποιητικών κυττάρων με νέα υγιή κύτταρα δότη. Ωστόσο, οι μεταμοσχεύσεις μυελού των οστών ενέχουν σημαντικούς κινδύνους και πρέπει να εξατομικεύεται η παρέμβαση αυτή για τον κάθε ασθενή. Συνήθως, η μεταμόσχευση μυελού των οστών προτιμάται σε περιπτώσεις νέων ασθενών με σοβαρή εκδήλωση της νόσου ή μη ανταπόκριση στις λοιπές θεραπείες.